本病病因迄今仍不十分明了,主要是因动物模型与临床间差异较大。从现今的资料看,胰腺炎的病因与下列因素有关。
1.梗阻因素
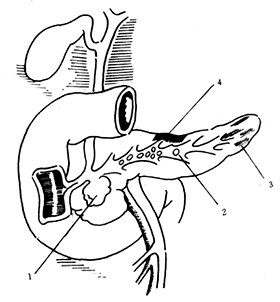
由于胆道蛔虫、乏特氏壶腹部结石嵌顿、十二指肠乳头缩窄等,而致胆汁返流(图1)。但这种现象不能解释:①30%左右的胆、胰管非共同通道的病例;②尸检胆道无异常改变,而又无酗酒史者何以发生急性胰腺炎;③胰导管结扎后,一般发生慢性胰腺炎,而少有发生急性胰腺炎者。因此认为在一般情况下胆汁逆流入入胰管并不发生胰腺炎,必须造成胰管内一个高压环境,如胆管下端明显梗阻,胆道内压力甚高,高压的胆汁逆流胰管,造成胰腺腺泡破裂,胰酶进入胰腺间质而发生胰腺炎。动物实验证明,低压灌注胰管无急性胰腺炎发生,当压力过高时则出现急性胰腺炎。临床上可以见到,当做ERCP检查时,若灌注压力过高则发生急性胰腺炎。胰管经高压灌注后,通过电子显微镜观察,见破裂的部位在胰小管与胰泡的交接处,再沿着细胞的胞浆膜与基底膜之间渗透,最后破坏基底膜而渗至结缔组织中。胆道有结石而未造成壶腹部梗阻又未引起胆液高压逆流入胰管,则不应谓之胆源性急性胰腺炎。
⑴

⑵
图1 胰腺炎梗阻因素
⑴⒈假性囊肿 ⒉胰结石 ⒊纤维化 ⒋组织变性
⑵⒈括约肌痉挛 ⒉纤维水肿 ⒊结石 ⒋肿瘤 ⒌原发性囊肿
有人对大量术中胆道造影病例进行分析,发现有胰腺炎的病史者其胆胰管的局部解剖有一些特点:如胰管较粗,胆胰管间角度较大,共同通道较长,胆囊管及总胆管亦较粗,胆石多而小、形状不规则等。以上之特点均利于胆囊内小结石移行于胆总管,并在壶腹部暂时停留、阻塞,而引起胰腺炎。
有时当结石通过Oddi括约肌时(特别是形状不规则的),造成括约肌痉挛,则高压的胆汁逆流入胰管而诱发胰腺炎。当胆道感染时细菌经过胆、胰共同的淋巴管回流入胰腺,再加之Oddi括约肌有不同程度的狭窄,而引起胰腺炎的发生。
胰腺内有细菌存在是否会发生胰腺炎?Widdison等进行动物实验如下:他通过主胰管灌注胰酶而诱发实验性胰腺炎。并将动物分成5组,第Ⅰ组接受示踪大肠杆菌,第Ⅱ~Ⅴ组分别通过胆囊、主胰管、梗阻肾盂腔或结肠注入一定量大肠杆菌,24小时后作胰腺培养,仅结肠组在72小时后作培养,各组胰腺均有大肠杆菌生长。与经常有细菌滋生组比较,除结肠组外,胰腺炎啬细菌生长率,胰腺细菌经常发现,但不一定发展成胰腺炎感染。
2.酒精因素
长期饮酒者容易发生胰腺炎,在西方是常见的现象,占70%。酒精性胰腺炎的发病机制:①酒精刺激胃的壁细胞产生大量胃酸,胃酸至十二指肠刺激肠壁的S细胞及小肠壁的Ⅰ细胞,而产生CCK-PZ,在短时间内胰管内形成一高压环境;②由于洒精经常刺激十二指肠壁,则使肠壁充血水肿,并波及十二指肠乳头,造成胆胰管开口相对的梗阻;③长期饮酒则胰管内蛋白质分泌增多,而形成胰管内的“蛋白栓”(Intraductal Protein Plug),造成胰腺管梗阻。在此基础上当某次大量饮酒和暴食的情况下,促进胰酶的大量分泌,致使胰腺管内压力骤然上升,引起胰腺泡破裂,胰酶进入腺泡之间的间质而促发急性胰腺炎。洒精与高蛋白高脂肪餐同时摄入,不仅胰酶分泌增加,同时又可引起高脂蛋白血症。这时胰脂肪酶分解甘油三酯释出游离脂肪酸而损害胰腺。
3.血管因素
胰腺的小动、静脉急性栓塞、梗阻,发生胰腺急性血循环障碍而导致急性胰腺炎,这一现象已被证实。有人用直径8~20μm的微粒体做胰腺动脉注射,则引起大的实验性胰腺炎。Popper在胰腺炎的尸检中,发现胰血管中有动脉粥样化血栓。
另一种血管因素是建立在胰管梗阻的基础上,当胰管梗阻后,胰管内高压,则将胰酶被动性的“渗入”间质,由于胰酶的刺激则引起间质中的淋巴管、静脉、动脉栓塞,继而胰腺发生缺血坏死,其发生的过程如图2所示。从图中可以看出,水肿型与出血坏死型胰腺炎,两者无迥然的界限,前者若处理不当是可以发展成为后者。
1

2
3
4

5
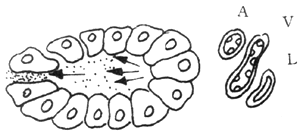
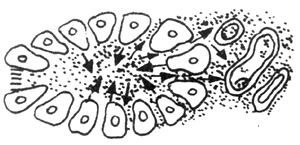
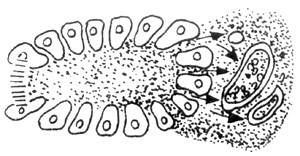
图2 血管因素
A:胰腺间质动脉 V:胰腺间质静脉 L:胰腺间质淋巴管
1.正常胰腺腺泡,胰酶排入小胰管
2.胰管阻塞后,胰酶沿腺泡细胞逆流至胰腺间质,刺激动、静脉、淋巴管
3~5.由于胰腺管阻塞程度加重,胰酶逆流入间质量增多,动、静脉淋巴管最后完全栓塞
Reily对在心源性休克中胰腺缺血的基础血流动力学的机制进行实验,给猪造成心包堵塞诱发心源性休克,观察胰腺的血流动力学,发现胰腺血流不均匀地减少比单独休克动物的心排出量降低较明显,胰腺缺血的增加是由于选择性胰腺血管收缩和灌注压降低所引起的。在心源性休克时发生的胰腺缺血,主要是由于选择性胰腺血管收缩。
Castillo等研究300例体外循环手术病人,以观察体外循环对胰腺有无损伤。在术后1、2、3、7和10天分别测定血淀粉酶、胰同工酶、脂酶。80例中23例有腹部发现,3例发生严重胰腺炎,11%术后死于继发性胰腺炎。
4.外伤和医源性因素
胰腺外伤使胰腺管破裂,胰腺液外溢以及外伤后血液供应不足,导致发生急性重型胰腺炎。医源性胰腺炎有两种情况会发生胰腺炎:一种是在做胃切除时发生,特别是在胃窦冲淡或十二指肠后壁溃疡,穿透至胰腺,当行胃切除时,对胰腺上的溃疡面进行搔刮而形成胰漏,胰液漏出对胰腺进行自我消化。另一种情况是手术并未波及胰腺,而发生手术后胰腺炎,这多因在胰腺邻近器官手术招引的,可能是因Oddi括约肌水肿,使胰液引流不畅,损伤胰腺血运,各种原因刺激迷走神经,使胰液分泌过多等。
5.感染因素
急性胰腺炎可以发生各种细菌感染和病毒感染,如腮腺炎病毒、腺病毒、甲型肝炎病毒以及细菌性肺炎等感染。病毒或细菌是通过血液或淋巴进入胰腺组织,而引起胰腺炎。一般情况下,这种感染均为单纯水肿性胰腺炎,发生出血坏死性胰腺炎者较少。
6.代谢性疾病
(1)高钙血症:高钙血症所引起的胰腺炎,可能与下列因素有关:钙盐沉积形成胰管内钙化,阻塞胰管使胰液进入间质而发生胰腺炎;促进胰液分泌;胰蛋白酶原转变为胰蛋白酶。
(2)高脂血症:发生急性胰腺炎病例中约1/4的病人有高脂血症。可能是因为胰腺的小血管被凝聚的血清脂质颗粒栓塞,另外因高浓度的胰脂肪酶分解血清甘油三酯,释出大量游离脂肪酸,造成胰腺小血管的损害并栓塞。当血中甘油三酯达到5~12mmol/L时,则可出现胰腺炎。
7.其他因素
如药物过敏、药物中毒、血色沉着症、肾上腺皮质激素、遗传等。








